Gestion des risques
Deux guides éclairent les médecins amenés à devoir prioriser l'accès en réanimation
Face à des lits de réanimation saturés par une surcharge de patients Covid-19, le corps médical risque de se retrouver devant des "choix difficiles" de "priorisations en urgence" de l'accès aux soins. Deux guides leur proposent un soutien conceptuel.Les 16 et 17 mars, deux petits guides décisionnels visant à éclairer les médecins sur les éventuels choix à opérer en cas de saturation des lits de réanimation pour les patients souffrant du coronavirus — et dont Hospimedia a obtenu copie — ont été diffusés, l'un à l'attention de la Direction générale de la santé (DGS), l'autre des ARS. Le premier (à télécharger ci-dessous) est relayé par la Société française d'anesthésie réanimation (Sfar) et s'intitule Enjeux éthiques de l'accès aux soins de réanimation et autres soins critiques en contexte de
pandémie Covid-19. "Dans un contexte d'exception et d'incertitude [...], où les ressources humaines,
thérapeutiques et matérielles pourraient être ou devenir limitées, il est possible que les praticiens sursollicités dans la durée soient amenés à faire des choix difficiles et des priorisations dans l'urgence concernant
l'accès à la réanimation, les limitations de traitements et l'accompagnement de fin de vie", soulignent en préambule ses auteurs.
Et là aussi quelle que soit la décision prise, une chose est sûre : les proches comme l'ensemble des soignants "doivent être informés du caractère extraordinaire mais personnalisé des mesures mises en place".
Un ensemble d'éléments objectifs
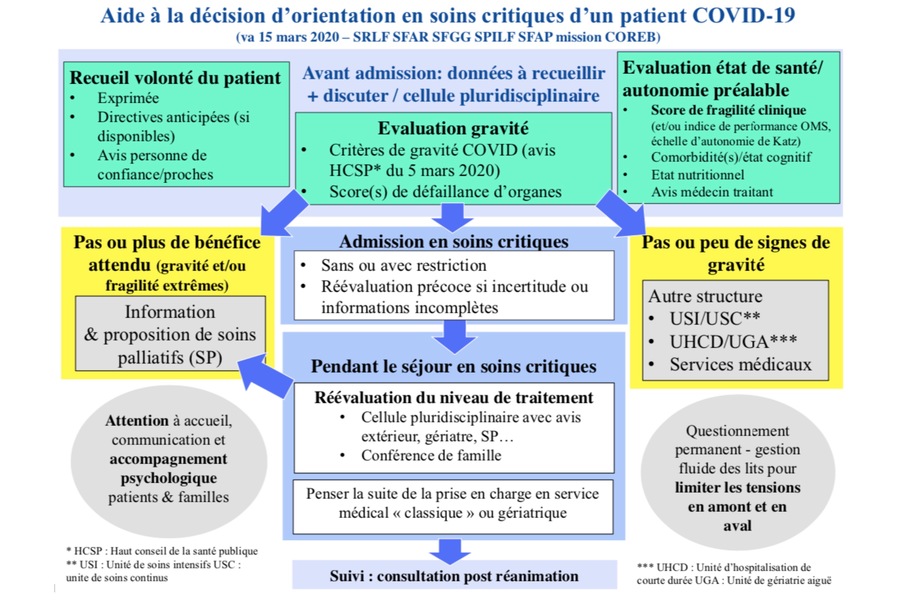
Ce document propose un algorithme d'aide à la décision en soins critiques et rappelle les modalités du score de fragilité clinique, ainsi que les différents principes éthiques existant en réanimation : la justice distributive, la non-malfaisance, le respect de l'autonomie et de la dignité de tous les patients, la confidentialité des données médicales. Et plutôt que de réaliser un calcul de score combiné, il s'agit de rassembler tout un ensemble d'éléments objectifs "à partir d'une conjugaison équilibrée de facteurs en intégrant la capacité des lits disponibles et la dynamique de l’épidémie" : volonté ou refus du patient d'être pris en charge en soins critiques ; état préalable sous-jacent du patient (âge, comorbidités, état cognitif, fragilité, autonomie, état nutritionnel, environnement social mais en aucun cas l'utilité sociale...) ; avis de la cellule pluridisciplinaire et pluriprofessionnelle d'appui... En sachant que si une limitation des soins doit être envisagée, "des soins de fin de vie appropriés et empreints de compassion" demeurent "indispensables". "En cas de fin de vie à l'hôpital, la présence d'un proche du patient doit pouvoir être rendue possible, sous réserve du strict respect des mesures de protection." Il convient également de rendre possible le recours à des moyens de communication entre patients et proches.Des choix personnalisés et évolutifs
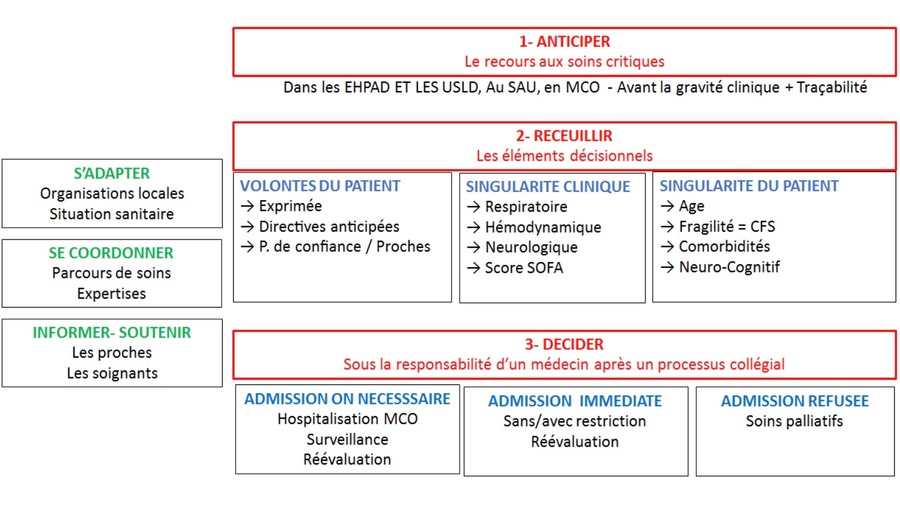
Sur le même registre, le guide à destination des ARS (à télécharger ci-dessous dans une version de travail intermédiaire non encore validée) s'intitule Décision d'admission des patients en unités de réanimation et unités de soins critiques dans un contexte d'épidémie à Covid-19. Signé des Prs Élie Azoulay, Sadek Beloucif et Bertrand Guidet ainsi que du Dr Matthieu Le Dorze, lui aussi pose la question de ces situations "où l'équilibre entre les besoins médicaux et les ressources disponibles est rompu". Il entend fournir un "soutien conceptuel" à toutes les équipes soignantes en première ligne, tout particulièrement "aux médecins qui, en termes de culture, de formation ou d'expérience, ne sont pas nécessairement habitués à la démarche réflexive des limitations des traitements". Deux objectifs s'en dégagent : les assister dans l'enjeu décisionnel de l'admission en soins critiques ; les aider à continuer d'assurer des soins de qualité et continus, surtout dans l'accompagnement de fin de vie. En outre, les décisions prises doivent demeurer "personnalisées" et "évolutives", par exemple "en fonction de la réponse du patient à un traitement maximal, réévaluation particulièrement nécessaire chez les cas les plus graves et les plus fragiles pour lesquels la décision initiale se fait dans un contexte d'incertitude (c'est-à-dire "faire et réévaluer" plutôt que "ne pas faire")".Et là aussi quelle que soit la décision prise, une chose est sûre : les proches comme l'ensemble des soignants "doivent être informés du caractère extraordinaire mais personnalisé des mesures mises en place".