Gestion des risques
Le transfert de masse de patients évite de dégrader les soins et préserve les soignants
La crise liée au coronavirus a révélé l'importance majeure des transferts de masse de patients à partir du moment où les capacités en réanimation sont saturées. Vital pour ne pas dégrader les soins. Retour d'expérience riche d'enseignement à Metz.
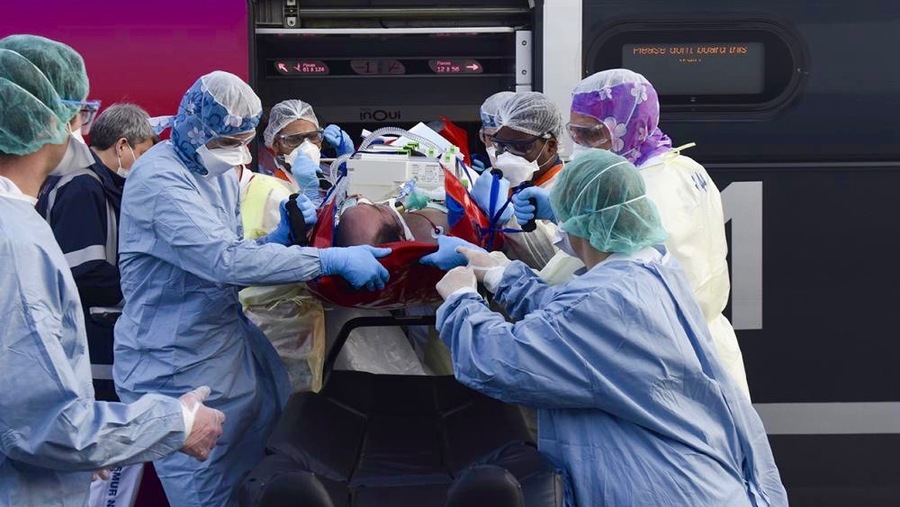
Par TGV, hélicoptère ou avion, plus de 600 transferts interrégionaux voire même parfois vers l'étranger de patients en état grave ont déjà eu lieu depuis le début de la crise sanitaire liée au coronavirus. Ces transferts de masse, surtout par TGV médicalisé, est une nouvelle donne qui est apparue en matière de gestion du risque à la lumière de la pandémie de Covid-19. Ils ont atteint une ampleur inégalée (lire notre article). "Le choix des réanimateurs que nous avons partagé, c'est de maintenir à tout prix la qualité des soins. Ça préserve la mobilisation des équipes. Pas question de faire des soins dégradés. Le pic émotionnel serait encore plus lourd et ça jouerait sur la motivation", confie à Hospimedia le Dr François Braun, président de Samu-Urgences de France (SUDF). "Dans le Haut-Rhin, ils n'ont pas eu le choix et ont pris la vague de plein fouet (lire notre article). D'où l'importance majeure des transferts à partir du moment ou les capacités en lits sont saturées."
De manière globale, le transfert de médecin à médecin, comme cela s'observe pour les patients envoyés à l'étranger, est impossible sur un transfert de masse. "La transmission devient une fiche synthétique qui fournit juste l'essentiel pour prendre en charge les premières heures, indique le praticien. Le médecin fait ensuite le point avec un dossier plus complet. Forcément, il y a sans doute une perte d'information mais qui est compensée par de la donnée écrite plus fonctionnelle. Ce n'est plus du transfert personnalisé mais vraiment de la médecine de catastrophe où on soigne la population, plus l'individu."
Par TGV, hélicoptère ou avion, plus de 600 transferts interrégionaux voire même parfois vers l'étranger de patients en état grave ont déjà eu lieu depuis le début de la crise sanitaire liée au coronavirus. Ces transferts de masse, surtout par TGV médicalisé, est une nouvelle donne qui est apparue en matière de gestion du risque à la lumière de la pandémie de Covid-19. Ils ont atteint une ampleur inégalée (lire notre article). "Le choix des réanimateurs que nous avons partagé, c'est de maintenir à tout prix la qualité des soins. Ça préserve la mobilisation des équipes. Pas question de faire des soins dégradés. Le pic émotionnel serait encore plus lourd et ça jouerait sur la motivation", confie à Hospimedia le Dr François Braun, président de Samu-Urgences de France (SUDF). "Dans le Haut-Rhin, ils n'ont pas eu le choix et ont pris la vague de plein fouet (lire notre article). D'où l'importance majeure des transferts à partir du moment ou les capacités en lits sont saturées."
"Nous serions sous l'eau"
Pour celui qui est par ailleurs à la tête du pôle urgences du CHR de Metz-Thionville (Moselle), et donc en première ligne face à la crise qui secoue le Grand-Est, "il y a un effet à double détente". Certes "dans un premier temps, il faut bien sûr augmenter les capacités en réanimation". Au CHR, elles ont quasiment quadruplé, grimpant de 24 à 90 lits, en empiétant sur les réanimations postchirurgicales (cardiaque, brûlés...), les salles de réveil et de surveillance postinterventionnelle. "Mais à un moment donné, vous ne pouvez plus transformer un service lambda en un service de réanimation car les locaux ne sont plus adaptés. Vous savez, c'est lourd psychologiquement et techniquement très compliqué la réanimation de patients Covid-19." S'ouvrent alors deux possibilités : faire venir des équipes soignantes et du matériel de l'autre bout de l'Hexagone pour ouvrir toujours plus de lits ; transférer. "C'est la qualité de la prise en charge qui doit primer. Disperser les patients diminue la charge d'un coup", ajoute l'urgentiste. Sans la centaine de transferts effectués depuis la Moselle, "nous serions sous l'eau. Nous aurions ouvert des lits de réanimation dans de très mauvaises conditions avec du matériel inadapté. En quelque sorte, nous nous sommes donné un peu d'air."Un rapport bénéfice-risque
À la tête du service de réanimation du CHR de Metz-Thionville, le Dr Sébastien Gette acquiesce en tout point à ces propos. "Ça demande un effort surhumain pour les équipes de quadrupler des capacités en réanimation, surtout pour les infirmiers, relate le praticien à Hospimedia. Il ne faut pas se le cacher : la qualité des soins n'est pas la même quand on soigne 24 ou 90 patients. Mais il faut qu'elle reste assez proche. Or quand on quadruple les effectifs infirmiers, c'est difficile de maintenir les compétences au niveau d'un infirmier qui a dix ans de réanimation derrière lui. À un moment, il faut donc arrêter d'augmenter le nombre de lits car la qualité devient trop dégradée. C'est toujours une question de rapport bénéfice/risque. Certes, nous prenons un risque en transférant mais s'il est inférieur à celui que nous prenons en gardant trop de malades sur le même site, alors il vaut mieux transférer. Il faut savoir se dire que ses capacités sont dépassées, que pour le bien des malades, il faut mieux en évacuer une partie ailleurs." À Metz, la journée la plus lourde a vu partir 16 patients. Et ce petit "temps d'avance" sur la crise qu'il convient coûte que coûte de préserver s'illustre à travers ce nouveau concept de TGV médicalisé, qui a démontré depuis quinze jours "tout son intérêt".Le choix des patients n'est pas sur l'âge ou les comorbidités
Quels patients prioriser en vue d'un transfert ? "Nous sélectionnons "les plus transportables", ceux qui ont le moins de risque d'en pâtir, glisse le Dr Sébastien Gette. Ce n'est pas une question d'âge ou de comorbidité, c'est surtout une question de comment la maladie évolue : s'il a besoin de beaucoup d'oxygène, de soins très lourds, cela le déstabilisera de le déplacer. Quand la maladie est en revanche stabilisée, nous pouvons le déplacer plus facilement."Une ventilation compliquée
Les deux médecins en conviennent : il s'agit d'une vraie solution "faisable et très sûre" pour déplacer sur une longue distance un grand nombre de patients. Ce choix du rail, c'est d'ailleurs le CHR qui l'a le premier testé en mai 2019. Avec le Samu de Paris, le scénario n'était pas alors pandémique mais celui d'une évacuation de blessés post-attentat entre la gare messine et la capitale. Question stabilité et bruit, le train est bien plus adapté. "Les moyens aériens, sauf le dispositif d'évacuation aéroportée militaire Morphée qui est remarquable, ce n'est pas si confortable, même en hélicoptère gros porteur", note François Braun. Sans compter qu'"avec six soignants par voiture pour quatre malades, c'est un ratio très intéressant. Alors oui, ça mobilise beaucoup de personnes mais comme la réanimation. Et ça en mobilise moins qu'un transfert de patients un par un par ambulance." Seul bémol : le positionnement ventilatoire, souligne Sébastien Gette. "Quand un patient est allongé strictement à plat, c'est plus compliqué de le ventiler que dans un lit où il peut être demi-assis." La longueur du trajet tempère également l'attrait du TGV sur l'hélicoptère. Sans compter qu'il reste plus contraint qu'un avion de type Morphée, "où on peut faire de la vraie réanimation".Une information imparfaite
Sur l'annonce aux proches, aucune recommandation d'avant transfert n'existe. Les patients étant dans le coma, "nous nous devons de fournir une information aux familles. Et ça se passe quasiment tout le temps bien, constate Sébastien Gette. Nous le présentons comme une nécessité pour gérer l'afflux de patients. Elles sont très compréhensives sur le côté gestion de crise." Certes, leur accord n'est pas obligatoire "mais nous ne souhaitons pas mettre les familles en difficulté au point de rendre les relations plus difficiles". Et parfois, c'est arrivé, le transfert a dû être annulé car les proches n'adhéraient pas du tout, relate l'anesthésiste-réanimateur. Enfin, là où le bât blesse surtout, c'est sur l'information. "Elle n'est pas toujours claire. Nous ne savons pas dans quel hôpital va aller le patient. Si un TGV part dans le sud-ouest, nous savons qu'il y a deux-trois villes destinataires mais pas exactement laquelle. Du coup, nous essayons de mettre en évidence les coordonnées des proches, afin que le service d'accueil puisse les joindre aussitôt que possible." Entre le ministère des Solidarités et de la Santé et les ARS, le pilotage des transferts suscite d'ailleurs quelques grincements, qui nécessiteront des ajustements la crise passée.De manière globale, le transfert de médecin à médecin, comme cela s'observe pour les patients envoyés à l'étranger, est impossible sur un transfert de masse. "La transmission devient une fiche synthétique qui fournit juste l'essentiel pour prendre en charge les premières heures, indique le praticien. Le médecin fait ensuite le point avec un dossier plus complet. Forcément, il y a sans doute une perte d'information mais qui est compensée par de la donnée écrite plus fonctionnelle. Ce n'est plus du transfert personnalisé mais vraiment de la médecine de catastrophe où on soigne la population, plus l'individu."